Maladie de Crohn
La maladie de Crohn, de la définition au traitement
Que faut-il savoir sur l’intestin grêle et le colon ?
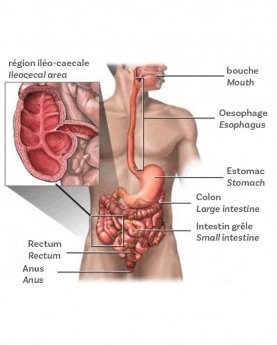
L'intestin grêle est la partie de l'appareil digestif humain située entre l'estomac et le gros intestin (côlon). Il comprend un segment fixe, le duodénum, suivi de deux segments mobiles le jéjunum puis l'iléon. Quant au colon, il fait suite au caecum et se prolonge par le rectum.
En cas de maladie de Crohn, l’inflammation peut toucher n’importe quelle partie du tube digestif, de la bouche à l’anus. Mais le plus souvent, elle s’installe à la jonction de l’intestin grêle et du côlon.
Quels sont les symptômes de la maladie de Crohn ?
Le tableau clinique en fonction de l’étendue, de la localisation et de l’intensité inflammatoire des lésions, se présente par de la diarrhée de façon prolongée, parfois sanglante (rectorragies), des douleurs abdominales, un amaigrissement et de la fièvre. Une sténose peut être responsable d’une occlusion intestinale.
Les signes proctologiques (suintements, douleurs anales) peuvent être aussi présentes.
Dans certains cas, des symptômes non digestifs, qui touchent la peau, les articulations ou les yeux peuvent être associés à la maladie.
CHIFFRES CLES
La maladie de Crohn touche 1 personne sur 1000.
Le pic se situe entre 20 et 30 ans mais elle peut débuter à tout âge même après 60 ans
10 à 20 % des personnes sont en rémission de façon durable suite à la première poussée de la maladie.
50 à 70 % des patients subissent une intervention chirurgicale dans les dix ans.
Quels sont les facteurs de risques de la maladie de Crohn ?
Les causes de l’inflammation sont multiples, impliquant des facteurs génétiques, auto-immuns et environnementaux.
-
Certains gènes peuvent augmenter les risques d’en être atteint. Les patients avec des antécédents familiaux et certaines populations en raison de leur patrimoine génétique comme la communauté juive (d’origine ashkénaze) ont plus de risque de développer la maladie.
-
Des facteurs environnementaux pourraient avoir une influence importante sur l’apparition de la maladie, dont majoritairement le tabac.
Comment est réalisé le diagnostic de la maladie de Crohn ?
Le diagnostic de maladie de Crohn est établi sur un ensemble d’arguments :
Prises de sang confirmant la présence d’un syndrome biologique inflammatoire, dosage d’anticorps spécifiques ou analyse de selles spécifiques.
Bilan morphologique par IRM ou scanner.
Bilan endoscopique par gastroscopie et coloscopie qui permet de visualiser l’inflammation au niveau de la muqueuse intestinale, de préciser son étendue et sa sévérité et de réaliser des biopsies.
Parfois un examen de l’intestin grêle par vidéo capsule est nécessaire pour confirmer le diagnostic.
Quels sont les différents traitements de la maladie de Crohn ?
La finalité du traitement est d’obtenir la disparition des lésions de la muqueuse intestinale et de l’inflammation. Plusieurs lignes de traitement existent :
- La corticothérapie essentiellement prescrite en cures courtes lors des poussées
- Les médicaments immunosuppresseurs constitués des thiopurines (azathioprine, 6-mercaptopurine) et du méthotrexate agissent de manière très ciblée sur certains acteurs du système immunitaire afin de calmer les réactions inflammatoires.
- Les biothérapies par les anticorps monoclonaux ciblent des voies de l’inflammation digestive, comme les anti-TNF.
D’autres part, l’arrêt du tabac est indispensable. Toute mesure permettant de mieux gérer le stress est souhaitable.
Enfin, la chirurgie reste une option possible à discuter en fonction de l’évolution.
Consultez nos gastro-entérologues
En savoir plus