Palpitations cardiaques
Le motif de consultation le plus fréquent en cardiologie
Que faut-il savoir sur les palpitations ?
Les battements cardiaques peuvent parfois être ressentis comme désagréables. C'est le cas lorsqu'ils sont rapides, forts ou irréguliers... et parfois même lorsqu’ils sont normaux !
Attention : la fréquence cardiaque est normale au repos lorsque la fréquence cardiaque est régulière et se situe entre 60 et 90 battements par minute (bpm)
Les causes de palpitation sont toujours cardiaques, des plus bénignes (les plus fréquentes), au plus graves (les plus rares).
Quels sont les mécanismes électrophysiologiques qui peuvent entrainer des palpitations ?
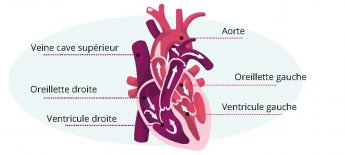
Deux types de structures peuvent être responsables de trouble du rythme : soit les oreillettes (partie supérieure du cœur) soit les ventricules (partie inférieure du cœur).
- Les extrasystoles auriculaires ou ventriculaires sont des battements isolés sans augmentation du rythme cardiaque moyen sauf lorsqu’elles surviennent en salve (mais cela ne dure pas plus de quelques secondes)
- Les tachycardies auriculaires ou ventriculaires : il s’agit d’un trouble du rythme soutenu avec augmentation du rythme cardiaque (en générale supérieur à 100 bpm)
Quels sont les symptômes d'une anomalie ?
La gravité dépend :
- du siège du trouble du rythme (oreillette ou ventricule),
- des facteurs de risque et d’une pathologie cardiaque préexistante,
- de l’âge et des antécédents familiaux du patient,
- de la durée des palpitations (isolée ou soutenus),
- de la tolérance clinique (hémodynamique +++).
Lorsque les palpitations surviennent, il est important de noter :
- si le début des palpitations est brutal ou progressif
- si leur arrêt est brutal ou progressif
- la durée des symptômes (de quelques secondes à plusieurs minutes voire heures)
- la tolérance (malaise, essoufflement, douleur dans la poitrine)
- la fréquence cardiaque pendant les symptômes
- le caractère régulier ou irrégulier de la tachycardie
Pour aider le médecin, la réalisation d'un tracé électrocardiographique per critique est une aide diagnostic précieuse.
Quels sont les facteurs de risque des palpitations ?
Une simple accélération physiologique du rythme cardiaque peut être très mal supporter, et vous pouvez donc ressentir « des palpitations » : c’est ce que l’on appelle « l’éréthisme cardiaque ». Cela reste un diagnostic d’élimination c’est-à-dire un diagnostic posé lorsque toutes les causes cardiaques sont éliminées.
Les différentes « rythmies pathologiques » à l’origine des palpitations :
A l’étage atrial : il n'y a pas de risque de mort subite mais un accident vasculaire cérébral peut survenir (en fonction des facteurs de risque et du score de "CHA²DS²-VASC")
- Flutter atrial
- Tachycardie atriale
- Fibrillation atriale
Entre Oreillette et ventricule : il n'y a pas de risque important (sauf si voie accessoire associée)
- Tachycardie jonctionnelle ou réciproque
A l’étage ventriculaire : risque vital avéré à très court terme avec pronostic péjoratif. C’est une urgence vitale
- Tachycardie ventriculaire
- Flutter ventriculaire
- Fibrillation ventriculaire
- Torsade de pointe
Comment est réalisé le diagnostic des palpitations à l’Hôpital Américain de Paris ?
Toute la difficulté de poser un diagnostic repose sur le fait que souvent au départ, les arythmies sont paroxystiques : définir précisément le trouble du rythme à l’origine des palpitations implique de pouvoir le visualiser sur un tracé per critique ce qui n’est pas facile.
Un bilan étiologique doit être réalisé plus ou moins urgemment en fonction de la tolérance des symptômes. Une consultation chez un cardiologue spécialisé en rythmologie (rythmologue) avec réalisation d’un électrocardiogramme idéalement pendant la crise est en général la première étape. Le but de cette consultation est de définir le type et le mécanisme de l’arythmie et d’en rechercher une cause ou les facteurs favorisant.
Le bilan complémentaire associe en générale :
- Un bilan biologique et notamment hydroélectrolytique
- Une échographie cardiaque transthoracique recherchant une anomalie structurelle du cœur
- Un électrocardiogramme de longue durée pouvant aller jusqu’à 15j (Holter rythmique)
- Au besoin la réalisation d’une exploration électrique du cœur (exploration électrophysiologique), l’implantation d’un Moniteur Cardiaque Implantable, une IRM cardiaque peuvent être discutés.
Quels sont les différents traitements mis en place au sein de l’Hôpital Américain de Paris pour la prise en charge des palpitations ?
L’arsenal thérapeutique comprend :
- L’abstention thérapeutique…
- éviter et/ou traiter des facteurs de risque :
- traiter les pathologies associées : HTA, SAS, Pathologies cardiaques, pulmonaires, thyroïdiennes, surrénaliennes…
- aider à l'arrêt des substances excitantes pour le cœur (alcool, drogue, tabac, boisson énergisantes…)
- Le traitement médical (antiarythmique, anticoagulant, freinateur nodal)
- Le traitement interventionnel (ablation par radiofréquence ou cryothérapie) : la stratégie est d’éliminer les courts-circuits responsables des symptômes. C’est la seule prise en charge permettant de guérir de la pathologie.
Tout dépend de la cause des palpitations :
Eréthisme cardiaque : règle hygiéno-diététiques +/- traitement médical (prescription de béta-bloquants)
Trouble du rythme des oreillettes : extrasystole : surveillance simple +/- traitement antiarythmique
Trouble du rythme atrial : traitement antiarythmique +/- anticoagulant en fonction des facteurs de risque +/- choc électrique externe +/- ablation
Trouble du rythme auriculo-ventriculaire : Traitement médical +/- ablation
Trouble du rythme ventriculaire : traitement médical +/- ablation +/- choc électrique externe en urgence
Retrouvez notre brochure d'information complète
En savoir plus
Notre unité de cardiologie
En savoir plus