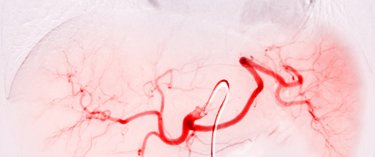
Embolisation
Qu’est-ce qu’une embolisation ?
Qu’est-ce qu’une embolisation ?
L’embolisation consiste à injecter des médicaments ou des agents emboligènes (destinés à obstruer un vaisseau) à travers un microcatheter positionné dans un vaisseau pour réduire ou occlure le flux sanguin d’une région particulière de l’organisme.
Toutes les artères communiquant entre elles, il est ainsi possible en piquant une artère de l’aine ou du poignet d’atteindre n’importe quel organe ou de traiter certaines pathologies sans aucune cicatrice.
Il s’agit d’une approche émergente pour traiter un grand nombre de pathologies en abordant l’organe par les voies naturelles ou la pathologie par son flux sanguin au lieu de réaliser une chirurgie invasive.
Cette approche permet de réaliser des actes en ambulatoire sans cicatrice avec un temps de récupération très rapide et un taux de complication très faible.
Comment se préparer à une embolisation ?
Avant l’intervention, une prise de sang peut être demandée de façon non systématique pour vérifier la fonction rénale et la coagulation normale du sang.
Tous les médicaments pris par le patient doivent être déclarés au médecin, surtout ceux qui fluidifient le sang. En cas de prise de plusieurs fluidifiants, certains devront être arrêtés. En cas de prise d’anticoagulants, un relais par héparine devra être réalisé. Par ailleurs, il est important de signaler les allergies connus à la Bétadine, aux anesthésiques et produits de contraste. Il est impératif pour les femmes de signaler si elles sont enceintes car il est préférable d’éviter d'exposer le fœtus aux radiations émises par les appareils d’imagerie.
En cas de sédation ou d’anesthésie générale, il ne faut ni manger ni boire 6 h avant l’intervention. Le médecin anesthésiste précisera également quels médicaments doivent être pris le matin.
L’admission a habituellement lieu 1 à 2 h avant l’intervention et la sortie 4 h après ou le lendemain matin dans certains cas.
Chaque centre fournit généralement des instructions précises sur la façon de se préparer à une embolisation.
A quoi correspond le matériel injecté ?
L’agent emboligène est choisi en fonction de la taille du vaisseau sanguin ou de la pathologie à traiter et si le traitement est destiné à être permanent ou temporaire.
Parmi ceux-ci figurent :
- Gelfoam ™, un matériau spongieux en gélatine, qui est coupé en petits morceaux pour être injecté dans une artère. Après une période allant de quelques jours à deux semaines, le matériau se dissout.
- Les microparticules, y compris l'alcool polyvinylique (PVA) et les sphères de polymère acrylique imprégnées de gélatine, qui sont mises en suspension dans un liquide et injectées dans la circulation sanguine pour obstruer les petits vaisseaux. Ces agents sont utilisés pour bloquer les vaisseaux sanguins de façon permanente. En fonction de leur taille, ces microparticules iront plus ou moins loin dans les capillaires sanguins.
- Des bobines métalliques de différentes tailles ou d'autres dispositifs mécaniques en acier inoxydable ou en platine, qui sont utilisés pour bloquer les grosses artères.
- Des agents sclérosants tel que l’alcool ou l’aetoxisclerol, utilisés pour détruire la paroi des vaisseaux sanguins.
- La colle liquide. Lorsqu'elle est injectée dans le canal cible qui doit être fermé, cette colle durcit rapidement et bouche le vaisseau.
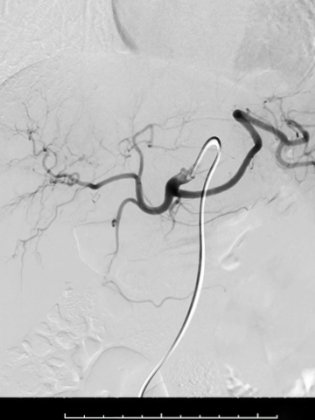
Comment se déroule une embolisation ?
Le patient est allongé sur la table de procédure. Il s’agit d’une table radiographique avec un tube à rayons X positionné sous la table et un détecteur suspendu au-dessus de la table. La fluoroscopie convertit les rayons X en images vidéo. Les médecins l'utilisent pour guider et avancer leur cathéter jusqu’à la bonne position recherchée.
Le patient est connecté à des moniteurs pour suivre sa fréquence cardiaque, sa tension artérielle, son taux d'oxygène et son pouls.
Une perfusion est insérée dans une veine de la main ou du bras pour administrer un sédatif. Le plus souvent, une sédation modérée est suffisante sans avoir besoin d’une intubation. Cependant, certains patients peuvent nécessiter une anesthésie générale.
Une désinfection de la zone du corps où le cathéter doit être inséré est réalisée. Puis un champ opératoire est positionné.
Le médecin réalise une très petite incision cutanée. En utilisant le guidage par l’image, il insère un cathéter à travers la peau jusqu'au site de traitement. Un cathéter est un tube en plastique long et très fin, dont le diamètre est plus petit qu'une "mine de crayon".
Un produit de contraste est injecté à travers le cathéter et une série de radiographies est prise pour confirmer le bon positionnement du cathéter dans le vaisseau ciblé. Le médicament ou l'agent emboligène est ensuite injecté à travers le cathéter. Des radiographies supplémentaires sont prises pour confirmer le succès de la procédure et la diminution ou occlusion du flux sanguin vers l’organe ou l’anomalie ciblée.
Une fois la procédure terminée, le médecin retire le cathéter et applique une pression pour arrêter tout saignement. Un dispositif de fermeture pour sceller la petite incision dans l'artère peut être utilisée. Cela permet ensuite au patient de se déplacer plus rapidement. Aucun point de suture n'est visible sur la peau. L'infirmière couvrira cette petite ouverture dans la peau avec un pansement.
A l’issue de l’intervention, le patient doit rester allongé pendant 4 h si l’artère de l’aine a été utilisée pour la procédure. Si c’est l’artère du poignet qui a été utilisée, le patient pourra se déplacer immédiatement avec un bracelet compressif.
La durée de la procédure varie de 30 minutes à plusieurs heures selon la complexité.
La perfusion est retirée avant le retour à domicile.
Qui réalise les embolisations ?
Les embolisations sont réalisées par un radiologue interventionnel, spécialement formé dans un bloc de radiologie interventionnelle.

Quelles sont les pathologies susceptibles d’être traitées par embolisation ?
Historiquement, la technique de l’embolisation a été développée pour arrêter tous les types de saignements internes ou extériorisés :
- Les saignements résultant d'une blessure traumatique. Ce traitement est particulièrement adapté au contrôle des saignements dans l'abdomen ou le bassin à la suite de blessures causées par un accident de la route.
- Les saignements de lésions du système gastro-intestinal tels que les ulcères ou les maladies diverticulaires. L'embolisation est généralement le traitement de première intention des saignements gastro-intestinaux de toute cause.
- Les saignements de malformations vasculaires, d’anévrismes
- Saignement tumoral
- Les saignements post accouchement
Plus récemment, l’embolisation a été développée comme alternative aux techniques chirurgicales pour traiter un grand nombre de pathologies. Le flux sanguin joue un rôle déterminant dans de nombreux dysfonctionnements organiques puisqu’il apporte tout ce dont a besoin une pathologie ou des symptômes pour se développer. Modifier ce flux sanguin est la méthode la plus naturelle pour modifier les déséquilibres constatés.
L’embolisation a ainsi été développée pour :
- Embolisation tumorale, pour diminuer la taille des tumeurs
- Embolisation d’une malformation artério-veineuse ou d’une fistule artério-veineuse (FAV) (connexion ou connexions anormales entre les artères et les veines)
- Embolisation des anévrismes artériels (un renflement ou un sac formé dans une paroi artérielle faible) en bloquant une artère alimentant l'anévrisme ou en fermant le sac anévrismal lui-même comme alternative à la chirurgie
- Embolisation des varicocèles (veines élargies) dans le scrotum qui peuvent être une cause d'infertilité
- Embolisation des varices pelviennes pour occlure des veines élargies du bassin responsable de douleurs importantes
- Embolisation de la prostate pour diminuer la taille de la prostate en diminuant son flux sanguin
- Embolisation des hémorroïdes pour les faire disparaître en occluant l’artère qui les alimentent
- Embolisation des fibromes pour faire diminuer leur taille tout en préservant l’utérus
- Embolisation capsulite rétractile / embolisation arthrose/ embolisation tendinite afin de diminuer les neoveaisseaux de l’inflammation qui génèrent des douleurs importantes
- Embolisation des malformations veineuses congénitales (un enchevêtrement de veines qui ne se sont pas développées en une veine droite normale) afin de diminuer la douleur, l'enflure et la formation de caillots.
Quels sont les suites d’une embolisation ?
Si la procédure concernait des saignements, l’arrêt des saignements est immédiat à l’issue de l’embolisation.
Si la procédure concernait un anévrisme, la thrombose – c’est-à-dire l’obstruction de la circulation sanguine - est immédiate après embolisation.
En cas d’embolisation d'une tumeur, d’un organe, de fibromes utérins ou d'une anomalie vasculaire, il faudra attendre 1 à 3 mois pour voir les symptômes disparaitre.
Quels sont les bénéfices d’une embolisation par rapport à ceux d'une chirurgie ?
Une procédure d’embolisation est beaucoup moins invasive que la chirurgie conventionnelle avec un taux nettement moindre de complications et un séjour à l'hôpital relativement bref, souvent en ambulatoire.
Cette méthode peut être recommandée pour traiter certaines tumeurs ou des malformations vasculaires qui ne peuvent pas être enlevées chirurgicalement ou qui impliqueraient un grand risque pour le patient si une intervention chirurgicale était tentée.
Dans le cadre d’une embolisation, aucune incision chirurgicale n'est nécessaire. Seule une petite entaille dans la peau est pratiquée, ne nécessitant pas de points de suture. La perte de sang est également moindre qu'avec un traitement chirurgical traditionnel.
Quels sont les risques d’une embolisation ?
Toute procédure qui place un cathéter à l'intérieur d'un vaisseau sanguin comporte certains risques.
Après l’intervention, des ecchymoses peuvent apparaitre mais disparaitront en quelques semaines. Des saignements au site de ponction peuvent nécessiter une nouvelle compression ou une reprise pour arrêter le saignement. Les risques infectieux au point de ponction sont exceptionnels.
Comme un produit de contraste est utilisé au cours de la procédure, un risque de réaction allergique au produit de contraste existe. Des tests allergiques sont toutefois réalisés avant la procédure pour choisir le produit de contraste adéquat.
Chez les patients atteints de diabète ou d'une maladie rénale préexistante, le produit de contraste peut perturber d’avantage une fonction rénale déjà dégradée. Le médecin prend alors le soin de protéger le rein grâce à une hydratation très forte du patient.
Il existe un risque, assez rare, qu'un agent emboligène utilisé pendant la procédure se loge au mauvais endroit et prive des tissus normaux de leur apport en oxygène. La plupart du temps, la cicatrisation se fera naturellement en quelques semaines, exceptionnellement une chirurgie complémentaire pourra être nécessaire.
Après l’embolisation, un risque d'infection de l’organe ciblé existe même si un antibiotique a été administré. En cas d’apparition de signes infectieux, des antibiotiques intraveineux sont prescrits.
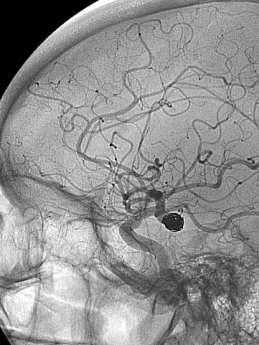
Quels sont les effets secondaires d’une embolisation ?
Durant la procédure, le patient ne sent pas le cathéter circuler dans ses vaisseaux. Seule l’injection de l’anesthésique local est ressentie ainsi qu’une légère pression lors de l’insertion du cathéter.
Au cours de la procédure, l’injection du produit de contraste dans le vaisseau sanguin peut générer une sensation de chaleur transitoire. Après l’embolisation, la douleur modérée est l’effet secondaire le plus courant et peut être contrôlée par des médicaments administrés par voie orale ou par intraveineuse.
La plupart des patients quittent l'hôpital dans les 6 heures suivant l'intervention si la douleur est bien contrôlée.
Le patient est capable de reprendre une activité normale dans les 48 heures suivant la procédure.
Dans les jours suivants une embolisation, uniquement dans le cadre des embolisations d’organe tissulaire, un faible pourcentage de patients développent un syndrome post-embolisation, qui consiste en une fièvre (jusqu'à 38,5°), une perte d'appétit, des nausées et vomissements. Ce syndrome se développe plus fréquemment lorsqu'une tumeur solide est embolisée. Ces symptômes sont la réaction du corps aux produits de dégradation des tumeurs et sont plus fréquents lorsque de très grosses tumeurs sont embolisées, et disparaissent généralement en deux à trois jours.
Y a-t-il des contre-indications à une embolisation ?
Il n’y pas de contre-indication absolue à l’embolisation.
En cas de maladie rénale ou d’allergie au produit de contraste, des précautions doivent être prises par le médecin.
Pourquoi choisir l’Hôpital Américain de Paris pour une procédure d’embolisation ?
Une embolisation est une procédure très minutieuse dans laquelle le cathéter doit être placé dans une position extrêmement précise pour éviter d’abimer les tissus normaux. Cela signifie que la pointe du cathéter doit être placée de manière à ce que le matériel embolique soit déposé uniquement dans les vaisseaux sanguins qui desservent la zone à traiter. Dans un faible pourcentage de situations, la procédure n'est techniquement pas possible car le cathéter ne peut pas être positionné correctement. L’équipe de radiologie interventionnelle de l’Hôpital Américain est une des rares équipes à maitriser la ponction directe de l’artère ciblée, réduisant ainsi considérablement les échecs techniques.
De même, l’équipe de l’Hôpital Américain de Paris maitrise l’injection de tous les agents emboligènes, et notamment de la colle liquide qui nécessite une certaine dextérité et expérience, ce qui permet à nos praticiens de choisir pour chaque patient le meilleur agent emboligène.
